Artrose van het kniegewricht is een chronische degeneratieve-dystrofische ziekte die wordt gekenmerkt door progressieve afbraak en verlies van weefsels van het gewrichtskraakbeen van de knie. Op basis van pathologie die het gewricht vernietigt, ontwikkelen zich pijn in het been en mobiliteitsbeperking. In medische terminologie wordt deze pathogenese vaak gonartrose genoemd - een concretiserende term die direct de knie-lokalisatie van artrose (artrose) aangeeft. Volgens de laatste gegevens van onderzoekers zijn in ons land 100-120 mensen ziek met gonartrose per 10 duizend mensen. Experts voorspellen dat in 2020 het aantal gevallen zal verdubbelen.
De prevalentie van knieartrose is iets hoger bij vrouwen dan bij mannen. Tegelijkertijd wordt tijdens het eerste bezoek de groep mannelijke patiënten gedomineerd door jongeren - tot 45 jaar oud, in de vrouwelijke groep overheersen patiënten van 55 jaar en ouder. Op 65-jarige leeftijd worden, ongeacht het geslacht, bij 80% van de mensen radiologische tekenen van pathologie in verschillende mate van ernst gediagnosticeerd. De etiologie van pathogenese is gebaseerd op talrijke verworven en aangeboren factoren, waarbij een van de leidende plaatsen wordt ingenomen door chronische traumatisering van de gewrichtseinden van het knieapparaat als gevolg van een onjuist trainingsregime. Dit is niet de enige reden, alle provocerende factoren zullen in de loop van het artikel worden aangegeven.
Artrose van het kniegewricht leidt tot blijvend functieverlies van een belangrijk biologisch segment van de ledemaat. Een persoon begint moeilijk te lopen, lijdt aan pijn, vaak wordt de patiënt afhankelijk van speciale ondersteunende apparaten en hulp van buitenaf.
Hoe eerder het pathologische proces wordt gesignaleerd, hoe meer hoop kan worden gevestigd op het effect van conservatieve zorg. Maar niet alles is zo eenvoudig. Het is opgevallen dat ongeveer 40% van de patiënten zich te laat tot artsen wendt, wanneer degeneratie het kniegewricht al grondig heeft vernietigd en complicaties zijn gevolgd. Helaas werken conservatieve methoden niet bij geavanceerde vormen en late stadia van de ziekte; alleen chirurgische ingrepen kunnen hier helpen.
Oorzaken van artrose van de knie
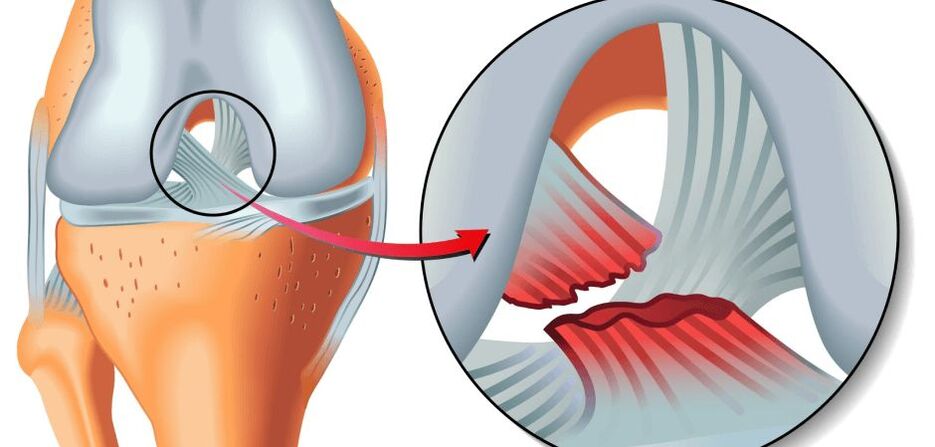
De fundamentele reden voor het mechanisme van het verschijnen van pathologie is een schending van het metabolisme van kraakbeenstructuren met een verschuiving in de balans van katabolisme-anabolisme, dat wil zeggen wanneer de processen van vernietiging van kraakbeencellen prevaleren boven herstel. Aanvankelijk ondergaan het hyaliene kraakbeen dat de gewrichtsoppervlakken van het gewricht bedekt en de subchondrale plaat, die zich onder het gewrichtskraakbeen bevindt, onomkeerbare veranderingen.
De pathofysiologie van artrose van de knie is behoorlijk divers. Specialisten hebben de belangrijkste gemeenschappelijke factoren geïdentificeerd die provocateurs van de ziekte zijn, overweeg ze.
Onvoldoende lichamelijke activiteit en belasting van het onderlichaam in het dagelijks leven:
- professionele sporten, dansen;
- te lang lopen tijdens een werkploeg;
- frequent gewichtheffen;
- lang gehurkt of met de knieën onder zich opgetrokken, staand/bewegend op zijn knieën;
- een aanzienlijke belasting op het niveau van het huishouden (onevenredig werk thuis, op het platteland, enz. ).
Vorige knieblessure:
- plaatselijke kneuzingen, bijvoorbeeld op de knie vallen, ergens mee slaan;
- lokale dislocaties en spierverstuikingen;
- schade aan het ligamenteuze apparaat (breuken, verstuikingen);
- meniscusverwondingen met verplaatsingen, breuken, semi-breuken;
- breuk van de patella of condylen, kuitbeen, dijbeen of scheenbeen.
Aangeboren afwijkingen in de structuur van het bewegingsapparaat (dysplasie):
- onderontwikkeling / vervorming van het onderbeen;
- zwakte/verkorting van de dijspieren;
- aangeboren dislocatie van de patella;
- gezamenlijke hypermobiliteit;
- aangeboren valgus- of varusstand van de knieën.
Gelijktijdige pathologieën in de geschiedenis, bijvoorbeeld:
- jicht;
- reuma;
- suikerziekte;
- lupus erythematosus;
- thyroïditis;
- ernstige allergische ziekten;
- lokale spataderen, enz.
Overgewicht:
- met een BMI van 25, 1-27 kg/m2 (gemiddeld risico);
- met een BMI van 27, 1-30 (hoge graad);
- met een BMI van meer dan 30 kg/m2 (kritisch hoge aanleg voor gonartrose).
Eerdere knieoperaties die geen verband houden met artrose, zoals:
- meniscectomie;
- gewrichtsband kunststof;
- installatie van fixators, platen voor breuken, enz.
Lage fysieke activiteit: met een gebrek aan motorische activiteit in de ledematen, neemt de bloedtoevoer af, worden metabolische processen geremd, verliezen spieren en ligamenten kracht, wat gunstige omstandigheden creëert voor het optreden van degeneraties in de knie en andere gewrichten van de benen.
Postmenopauze: Met het begin van de menopauze bij vrouwen is de oestrogeenproductie aanzienlijk verminderd, en deze hormonen kunnen in een verminderde hoeveelheid niet hetzelfde beschermende effect op de gewrichten hebben op hetzelfde geschikte niveau als voorheen.
Elk van deze lijst van factoren (of een combinatie van 2 of meer) kan dienen als het begin van een lokale stofwisselingsstoornis in de kniegewrichten en als gevolg daarvan de ontwikkeling van artrose. Op de wrijvende gewrichtsoppervlakken, gehuld in hyalien kraakbeen, verschijnen scheuren, fibrillaties, zweren. Het kraakbeen wordt dun, onelastisch, ruw, hobbelig. In dit opzicht worden de waardeverminderings- en glij-eigenschappen van het gewricht verminderd, worden bewegingen tussen de scharnierende oppervlakken belemmerd door het afsterven van kraakbeenweefsel en een afname van de gewrichtsruimte om dezelfde reden.
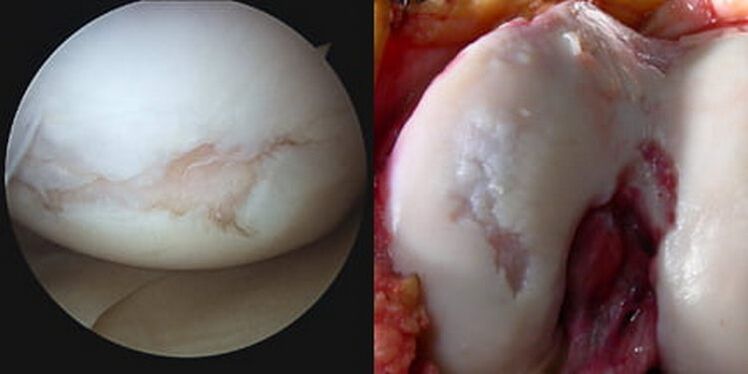
Pathologisch verhoogde intra-articulaire wrijving, samen met progressieve bioveranderingen, leidt er uiteindelijk toe dat de kraakbeenzone volledig verdwijnt (gewist), de subchondrale plaat gedeeltelijk of volledig wordt vernietigd en de verbindende botuiteinden worden blootgelegd. De blootliggende condylen van het dijbeen wrijven tegen het blootliggende scheenbeen in de bovenste epifyse en/of de patella, er treedt een pathologische verplaatsing van de contactvlakken op, het gewricht wordt meer en meer vervormd.
Vanwege het feit dat de ziekte leidt tot misvormingen van de gewrichtsstructuur, kan men in medische terminologie vaak een dergelijke formulering van de diagnose vinden als "vervormende artrose van het kniegewricht". Uitgesproken vervormingen zijn het meest kenmerkend voor de latere stadia van ontwikkeling. Daarom wordt het woord "vervormen" vaker gebruikt door artsen in verband met artrose van de laatste stadia.
Symptomen: vroege, late manifestaties
De belangrijkste klacht bij artrose van de knie is pijn. Bij het begin van de ziekte is pijn in de regel mechanisch van aard, dat wil zeggen, het manifesteert zich en neemt toe op het moment of na langdurige fysieke activiteit, met lang op één plek staan of naar beneden gaan, aan het einde van de werkdag. Een van de eerste symptomen is ook ochtendstijfheid in de probleemknie, die gewoonlijk 30-40 minuten duurt totdat de persoon zich verspreidt.

Langdurige en vaak gemanifesteerde pijn veroorzaakt soms (vaker in de eerste, tussenstadia) secundaire synovitis, waardoor het in rust wordt gevoeld. Overmatige ophoping van gewrichtsvloeistof, als reactie op pijn en ontsteking, veroorzaakt ook problemen met knieflexie/-extensie of verergert bestaande flexie-extensiedisfunctie. In de verlengde fase zijn varianten van beginnende pijn mogelijk, wat het optreden van pijnsyndroom betekent met het begin van lopen, dat in 15-30 minuten tijdens het bewegingsproces afneemt. Pijnlijke verschijnselen kunnen opnieuw optreden bij een aanhoudende toename van de belasting van de probleemknie.
Gevorderde gevallen gaan vaak gepaard met het optreden van het joint jamming-syndroom. Jamming wordt gekenmerkt door plotselinge scherpe pijn van een schietend karakter en blokkering van bewegingen in het kniegebied. De blokkade wordt geëlimineerd met een eigenaardige draai van het been, maar niet altijd gaat een persoon zelfstandig om met het ontgrendelen van de knie.
Voor volledige duidelijkheid van het klinische beeld presenteren we alle typische symptomen van artrose van de knie:
- lokaal pijnsyndroom, vooral het wordt uitgedrukt in beweging;
- gevoel van beklemming, stijfheid in de knie;
- articulaire crepitus tijdens beweging in de vorm van een rammelaar, kraken, klikken;
- pijnlijk en/of moeilijk buigen, strekken van het been, rotatie;
- zwakte van de quadriceps femoris-spier (dijbeenspieren ondergaan ernstige atrofie met gevorderde gonartrose);
- gevoel van knikken van het zere been;
- zwelling en opwarming van de huid over het gewricht;
- verandering in het stereotype van het lopen (in de voorlaatste, laatste stadia, vordert kreupelheid);
- valgus- of varuskromming van het zieke onderste lidmaat (ontwikkelt zich in de latere stadia).
Hoe langer de duur van de ziekte, hoe helderder, vaker, hoe langer het kniegewricht pijn doet. Bovendien kan het niet alleen storen tijdens inspanning, maar ook in een geïmmobiliseerde toestand, ook tijdens een nachtrust. Bovendien zal de toename van degeneratieve veranderingen het bereik van actieve en passieve bewegingen gestaag verkleinen, waardoor het tot een minimum wordt beperkt.
Goed om te weten! Bij primaire artrose van de knie is het risico op het ontwikkelen van een soortgelijk type laesie op hetzelfde ledemaat, maar in het heupgebied, 15%-18%. En de kans op het ontwikkelen van coxartrose aan de andere kant van de probleemknie is binnen 30%. De knie- en heupgewrichten zijn functioneel zeer nauw met elkaar verbonden - een probleem in de knie kan uiteindelijk een slecht effect hebben op het heupgewricht en vice versa. Gebruik daarom geen zelfmedicatie, deze ziekte vereist een professionele aanpak, individueel voor elk individueel geval.
Diagnose: onderzoeksmethoden
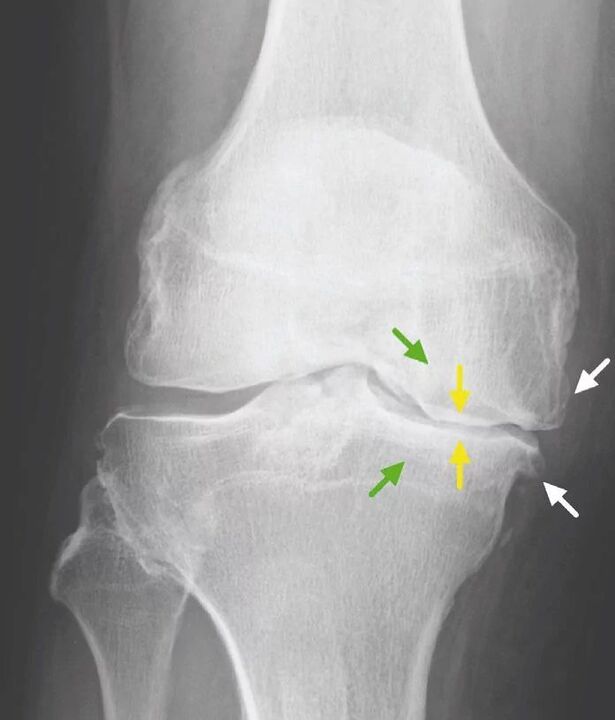
Voor artrose van het kniegewricht, evenals voor andere gewrichten, zijn er geen pathognomische laboratoriumsymptomen. Bij de meeste patiënten laten bloed- en urinetests normale resultaten zien. Daarom zijn laboratoriumonderzoeksmethoden niet van klinische waarde. De algemeen aanvaarde methode voor het opsporen van gonartrose is momenteel radiografie van de kniegewrichten. Röntgenfoto's worden noodzakelijkerwijs aanvankelijk op twee gewrichten gemaakt om de anatomische en fysiologische vergelijking van twee vergelijkbare botgewrichten te vergelijken. Er zijn 3 belangrijke radiografische tekenen waarmee kan worden beweerd dat deze diagnose aanwezig is, namelijk:
- osteofyten aan de periferie van de gewrichtsoppervlakken;
- vernauwing van de gewrichtsruimte (normaal is de breedte 6-8 mm, de parameters zijn afhankelijk van vele factoren, waaronder lengte, leeftijd, geslacht, enz. );
- subchondrale osteosclerose.
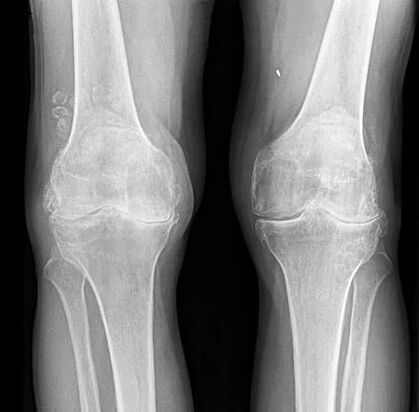
Bilaterale afwezigheid van gezamenlijke ruimtes.
Deze tekenen in de zeer, allereerste periode van ontwikkeling van artrose op röntgenfoto's kunnen echter nog steeds afwezig zijn. Als de arts geen afwijkingen op de röntgenfoto ziet, terwijl de patiënt met klachten van periodieke pijn of bijvoorbeeld terugkerende zwellingen om onbekende redenen kwam, is het belangrijk om een aanvullend onderzoek te doen. Het is ook raadzaam om een aanvullend onderzoek op te nemen in het diagnostisch proces en bij een radiologisch vastgestelde diagnose om gedetailleerde informatie te verkrijgen over de toestand van de kniestructuren, met name de weke delen en het intra-articulaire vocht.
Magnetische resonantie beeldvorming (MRI) en artroscopie worden erkend als de beste hulpmethoden voor artrose in elk stadium, evenals voor het onderscheiden van deze pathologie van andere. Wat betreft computertomografie: het is inferieur aan de mogelijkheden van deze twee procedures, omdat het zachte weefsels niet duidelijk visualiseert. Echografie (echografie) van alle methoden is het zwakste diagnostische hulpmiddel.
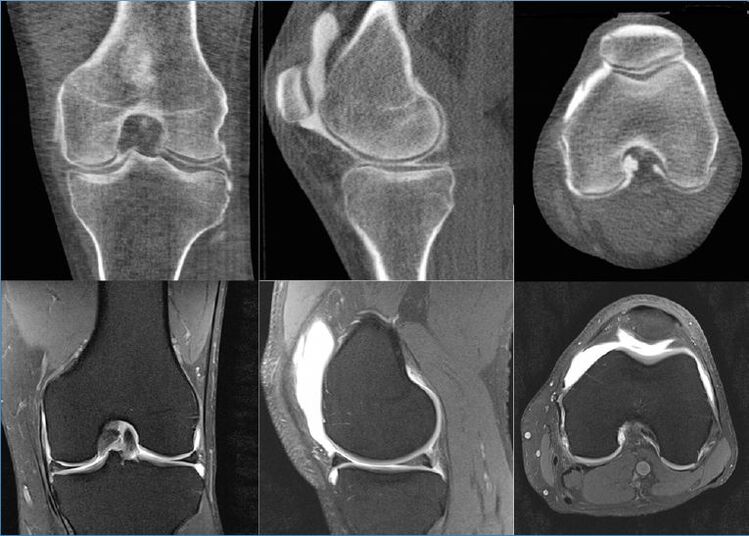
MRI toont zelfs de kleinste oppervlakkige laesies van het kraakbeen aan de gewrichtsuiteinden, en het is vanuit deze kraakbeenstructuur dat de eerste dystrofische veranderingen beginnen te verschijnen. Bovendien is het volgens MRI-gegevens mogelijk om een objectieve beoordeling te geven van de toestand van het synoviale membraan, kapsel, omringende spieren, pezen, ligamenten, neurovasculaire formaties en geproduceerde synovia. Magnetische resonantiebeeldvorming detecteert cysten en andere neoplasmata, inclusief botdefecten.
Artroscopische diagnostiek heeft geen slechtere mogelijkheden, maar het gaat om een minimaal invasieve ingreep met de introductie van een beeldvormend optisch systeem in het kniegewricht. Met behulp van artroscopie is het, naast een hoogwaardige studie van de binnenkant van alle structurele elementen van de articulatie, nog steeds mogelijk om de intra-articulaire effusie te doorboren, de holte te reinigen van de zogenaamde artrose "afval".
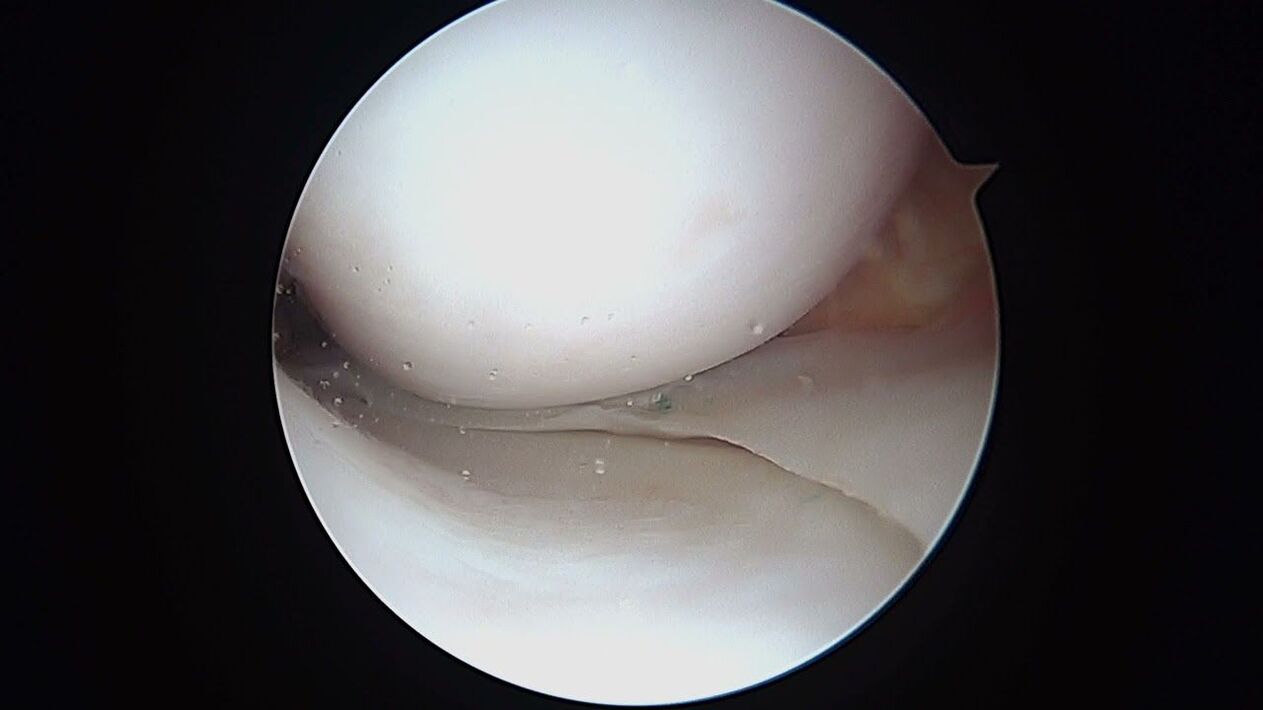
Naast instrumentele methoden omvat de diagnostische structuur noodzakelijkerwijs speciale tests tijdens het eerste onderzoek. De arts voert palpatie van de laesieplaats uit, beoordeling van het bewegingsbereik in verschillende posities van het onderzochte gebied van de ledemaat en bepaling van gevoeligheidsstoornissen. Na het stellen van een diagnose van een soortgelijk plan, zullen periodiek een testonderzoek en radiografie worden uitgevoerd om de toestand van de knie te controleren en de effectiviteit van de therapie te evalueren.
Stadia en graden van artrose van de knie
De indeling van de stadia van artrose van de knie in de orthopedie wordt in twee versies voorgesteld: volgens N. S. Kosinskaya (3 etappes) en volgens Kellgren-Lorens (4 etappes). In de huishoudelijke praktijk wordt even vaak verwezen naar zowel de eerste als de tweede classificatie van laesies van het osteoarticulaire apparaat. Beide classificaties zijn gericht op de definitie van de volgende kenmerken:
- afname in hoogte en oneffenheden van de interarticulaire opening;
- vervorming van gewrichtsoppervlakken;
- de aanwezigheid van defecten met uitgesproken contouren;
- verdikking van de subkraakbeenachtige delen van het bot als gevolg van osteosclerose;
- de vorming van subchondrale cysten (op de röntgenfoto zien ze eruit als lichtpuntjes in het gebied van de femur- en scheenbeencondylen, in de patella).
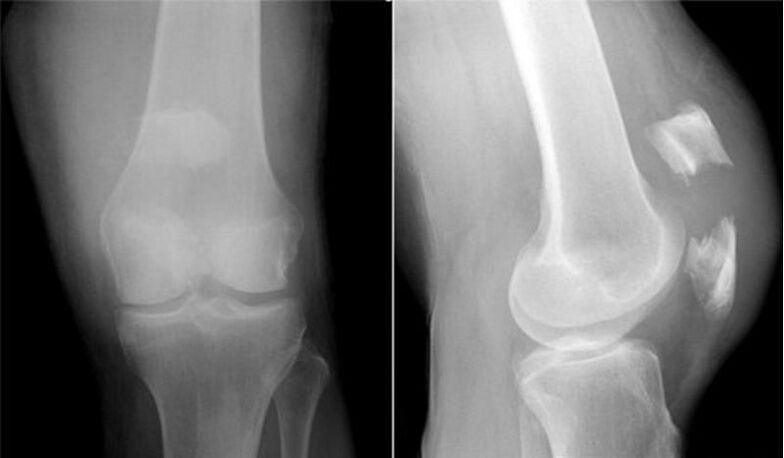
We raden u aan vertrouwd te raken met de enscenering van gonartrose die wordt aanbevolen door Kosinskaya.
| Fase | Röntgenbeelden, klinische manifestaties |
| ik (licht) | Veranderingen zijn subtiel, kunnen als normaal worden ervaren. De opening in directe projectie kan normaal of iets kleiner zijn. Het is mogelijk om de lichte vernauwing te detecteren bij het vergelijken van de rechter- en linkergewrichten. Zeg zeker over de opkomende functionele en morfologische problemen van het kraakbeen, milde osteofytose. Het is een compenserende reactie als reactie op veranderingen in de elastische eigenschappen van kraakbeen. Osteophytose is in dit stadium mild, gekenmerkt door de aanwezigheid van kleine osteofyten in een enkele hoeveelheid langs de rand van de gewrichtsbotten. Het is echter mogelijk dat marginale groei in de beginfase dat helemaal niet is. Klinisch verloopt fase 1 relatief gemakkelijk met niet-intense kortdurende pijn als gevolg van langdurige fysieke overbelasting en minimale disfunctie van de knie, wat door veel mensen niet als iets ernstigs wordt ervaren. |
| II (gemiddeld) | De afmetingen van de gewrichtsruimte van de knie, in vergelijking met de norm, zijn 2-3 keer sterk verminderd. Zo'n sterke samentrekking van de opening duidt op een reeds belaste morfologie van het gewrichtskraakbeen, de ernst van de schade. Overwegend wordt de vernauwing van de opening gekenmerkt door oneffenheden, in overeenstemming met de ernst van het degeneratieve proces. De epicentra van maximale vernauwing zijn geconcentreerd in de gewrichtszone, die verantwoordelijk is voor het grootste deel van de belasting. Zo'n zone wordt vaak het mediale (binnenste) deel van het gewricht. In stadium 2 worden ook grote osteofyten gevonden langs de randen van de gewrichtsoppervlakken, wordt sclerose van de eindplaat gedetecteerd, soms wordt cystische herstructurering van het subchondrale bot bepaald. Röntgenfoto's fixeren een lichte schending van congruentie, matige misvorming van de botepifysen die het kniegewricht vormen. Het manifesteert zich door een uitgesproken verergering van de functies van het knieapparaat met een duidelijke beperking van bewegingen, die in de beginfase soms een beetje moeilijk waren. Bovendien voegt een relatief matige beperking van alle andere soorten fysiologische bewegingen, knarsen, hinken zich toe. De pijn is hevig, vaak is er een lichte lokale zwelling, er is spierhypotrofie nabij het gewricht. |
| III (ernstig) | Het spleetachtige lumen tussen de oppervlakken van het gewricht verdwijnt volledig of kan worden getraceerd, maar met grote moeite. In het laatste stadium worden veel scherpe en massieve osteofyten gevonden, die de scharnierende oppervlakken volledig omringen en versmelten met het aangrenzende bot. De röntgenfoto toont de meest grove misvormingen van het kniegewricht (een indrukwekkende uitzetting en afvlakking van de oppervlakken), een significante laesie van de epifysen van de knievormende botten door osteosclerose, de aanwezigheid van CX-cysten. Het gewricht wijkt nadrukkelijk af van de verticale as van het ledemaat (volgens valgus of varus). Het klinische beeld van de manifestaties onderscheidt zich door een zichtbare verdikking van de knie en de geforceerde positie. Het bewegings- en ondersteuningspotentieel van het gewricht is teruggebracht tot een kritisch niveau, terwijl crepitus zich daarin niet langer manifesteert. Spieren zijn door het hele been geatrofieerd, vooral de quadriceps-spier is ernstig aangetast. De ledemaat is volledig uitgeschakeld, het is onmogelijk om onafhankelijk te bewegen, de kreupelheid vordert. Het pijnsyndroom bereikt zijn hoogtepunt, wordt extreem pijnlijk, constant verontrustend, ongeacht het tijdstip van de dag en fysieke activiteit. De derde fase schakelt de persoon uit. |
Conservatieve en chirurgische behandeling
Het behandelingsprincipe - conservatief of chirurgisch - wordt op strikt individuele basis gekozen door een hooggekwalificeerde specialist van de relevante specialisatie. De behandelend arts is een orthopeed of orthopedisch traumatoloog. We merken meteen op dat deze pathologie van nature ongeneeslijk is. Helaas is er geen weg terug naar het begin van degeneraties en hun gevolgen. De heropleving van kraakbeen, het natuurlijke herstel van de gewrichtsvormen, vanwege de biologische kenmerken van het bot-kraakbeenstelsel, kan niet worden bereikt, ongeacht welke pillen, injecties, fysiotherapie, handmatige technieken worden gebruikt voor therapeutische effecten.
Daarom is het belangrijk om duidelijk te begrijpen dat conservatieve methoden zijn ontworpen voor preventieve en symptomatische doeleinden, namelijk voor:
- het voorkomen van artrose (indien nog niet);
- onderdrukking van de snelheid van degeneratie (met het begin van de ziekte) als gevolg van de activering van weefseltrofisme in het kniegewricht, veranderingen in levensstijl, competente verdeling van belastingen op het bewegingsapparaat;
- verlichting van pijn en ontsteking, vermindering/preventie van atrofie en contracturen;
- het verbeteren van de mobiliteit van de ledematen en de kwaliteit van leven, voor zover mogelijk met de bestaande pathogenese.
Het is bewezen dat productieve resultaten kunnen worden verwacht van conservatieve behandeling wanneer deze wordt geïntroduceerd in het beginstadium van de ziekte en gedeeltelijk aan het begin van stadium 2, terwijl het grootste deel van het kraakbeen nog behouden blijft. Dichter bij het midden van de 2e ontwikkelingsfase en in de 3e fase verliezen medische en fysieke maatregelen hun kracht, voor het grootste deel helpen ze zelfs niet het minste beetje om in een positieve richting te bewegen.
Niet-chirurgische tactieken om de ziekte onder controle te houden omvatten het complexe gebruik van fysieke en medische revalidatiemethoden (cursussen):
- lokale en externe NSAID-preparaten voor pijnsyndroom;
- chondroprotectors, die de progressie van gonartrose kunnen vertragen;
- vitamine E, C en B, kaliumorotaat, enz. ;
- fysiotherapie oefeningen (ontwikkeld, voorgeschreven door een arts, training dient uitsluitend plaats te vinden onder begeleiding van een oefentherapeut trainer);
- fysiotherapie (elektroforese, impulstherapie, echografie, magnetische therapie, baden op basis van waterstofsulfide en radon, enz. );
- intra-articulaire injecties van corticosteroïden, gebruikt in extreme gevallen - met ondraaglijke langdurige pijn met frequente recidieven, ernstige synovitis, die niet worden gestopt door conventionele niet-steroïde geneesmiddelen.
Als de eerste kuur met steroïde-injecties in het gewricht niet effectief genoeg is, heeft het geen zin om ermee door te gaan en moet de knie dringend worden geopereerd.
Het uitstellen van de operatie bij afwezigheid van het effect van conservatieve therapie is ongewenst. Een tijdige operatie maakt het mogelijk om zonder problemen chirurgische ingrepen uit te voeren, het is gemakkelijker om de chirurgische ingreep over te dragen met minimale risico's op complicaties en om sneller en beter te herstellen. Het prioritaire behandelingssysteem in de moderne orthopedie en traumatologie voor geavanceerde vormen van OA met lokalisatie in het kniegewricht blijft chirurgische ingreep met behulp van de methode van artroplastiek. Endoprothesen - vervanging van het kniegewricht door een functionele endoprothese - maakt in korte tijd mogelijk:
- volledig correcte knieafwijkingen (O-vormig, X-vormig);
- kwalitatief herstel van de anatomie en functies van voortbeweging, ondersteuning van stabiliteit, waardevermindering in het probleemsegment van de ledemaat;
- om de patiënt terug te brengen naar pijnloze fysieke activiteit, de handicap te verlichten en een normaal niveau van arbeidsvermogen te hervatten.
Afhankelijk van de indicaties, de individuele kenmerken van het lichaam van de patiënt, kunnen protheses worden uitgevoerd volgens het principe van gedeeltelijke of volledige gewrichtsvervanging met cement, cementloze of hybride fixatie. Unieke prothesen imiteren volledig de mechanica en anatomie van het "eigen" menselijke gewricht of de afzonderlijke componenten ervan. Ze hebben de hoogste sterkte, de beste eigenschappen van stijfheid en elasticiteit, uitstekende biocompatibiliteit met het lichaam, de omliggende biologische weefsels en vloeistoffen. Implantaten zijn gemaakt van hoogtechnologische metaallegeringen (titanium, kobalt-chroom, enz. ). Complete constructies gaan gemiddeld 15 jaar of langer mee, maar op voorwaarde van een optimaal uitgevoerde operatie en postoperatieve revalidatie.
Vóór implantatie van het implantaat wordt het aangetaste botgewricht verwijderd, worden de oppervlakken van de gewrichtsbotten onderworpen aan een zorgvuldige chirurgische behandeling en voorbereiding voor de installatie van de endoprothese. Als een patiënt een totale endoprothese krijgt, zal deze bestaan uit een volledig geassembleerde kunstmatige replica van een gezond kniegewricht, inclusief:
- een vaste of mobiele tibiacomponent in de vorm van een platform op een steel, identiek aan de vorm van het oppervlak van het overeenkomstige bot;
- een polyethyleen voering (demping "kussen"), die is bevestigd in de tibiale component;
- de femurcomponent is rond van vorm, overeenkomend met de vorm van de femurcondylen;
- element van de patella (niet altijd geïnstalleerd, alleen in slechte staat van de kraakbeenlaag van de patella).
Gedeeltelijke vervanging (unicondylair) omvat een minimaal invasieve prothese van slechts de helft van het kniegewricht - het mediale of laterale femorale-tibiale botgewricht. Na elk type endoprothese wordt een uitgebreide revalidatie uitgevoerd, gericht op het voorkomen van postoperatieve gevolgen, het herstellen van spieren en bewegingen van het prothetische ledemaat. Revalidatie na knievervanging gaat door totdat de patiënt volledig is hersteld, meestal duurt het 2, 5-4 maanden.













































